Конспект лекций по туберкулезу
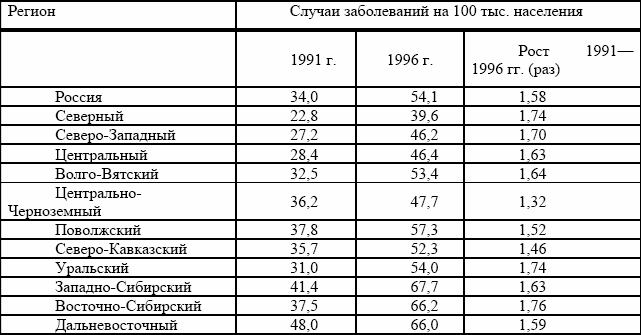
Наиболее неблагоприятная ситуация по заболеваемости активным туберкулезом (см. таблица № 1) сложилась в Западно-Сибирском (67,7 случаев на 100 тыс. населения), Восточно-Сибирском (66,2) и Дальневосточном (66,0) регионах.
Таблица № 1. заболеваемость активным туберкулезом в различных регионах.
Неблагоприятные тенденции в заболеваемости туберкулезом, в том числе туберкулезом легких, продолжались и в 1996 г. В целом по России заболеваемость выросла на 9,4 %. При среднем по России показателе заболеваемости туберкулезом детей 11,5 в 1995 г. и 12,6 в 1996 г. на 100 тыс. детского населения. Эти показатели в ряде регионов значительно выше и составляют в республиках Бурятия (соответственно 43,0 и 56,7), Алтай (28,0 и 31,6), Якутия (46,7 и 46,6), Тыва (82,8 и 89,9), Северная Осетия (55,4 и 65,6), Магаданской (31,8 и 61,4) и Камчатской (99,1 и 131,4) областях. Резко возрос показатель инфицированности детей – 2,5 % (вираж туберкулиновой реакции), который при благополучной ситуации не превышает 0,1 %.
Мужчины во всех регионах болеют туберкулезом в 3,2 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2,5 раза выше, чем женщин. Наиболее подверженными являются лица в возрасте 20–29 и 30–39 лет, заболеваемость которых в 1995 г. составила 81,2 на 100 тыс.
Позднее выявление больных и недостаточное выделение средств на лекарственное обеспечение снижают эффективность лечения и увеличивают выход на инвалидность. В 1995 г. на 1 умершего больного туберкулезом приходилось только 1,6 излеченных больных (в 1990 г. – 4,6), удельный вес умерших от туберкулеза больных, состоящих на учете в противотуберкулезных учреждениях менее 1 года, увеличился с 8 до 18,0 %.
Вследствие позднего выявления больных резко увеличилась заболеваемость людей, контактировавших в очагах с больными. В 1995 г. этот показатель составил 603,4 на 100 тыс. контактировавших, наиболее часто в очагах заболевают подростки (789,1). Только 70 % работающих в животноводстве (даже в хозяйствах, неблагополучных по заболеванию туберкулезом крупного рогатого скота) проходят обязательные предварительный при поступлении и периодические осмотры, вследствие чего среди этих групп выявляются до 35 % тяжелых хронических больных.
Конец ознакомительного фрагмента.
Текст предоставлен ООО «ЛитРес».
Прочитайте эту книгу целиком, купив полную легальную версию на ЛитРес.
Безопасно оплатить книгу можно банковской картой Visa, MasterCard, Maestro, со счета мобильного телефона, с платежного терминала, в салоне МТС или Связной, через PayPal, WebMoney, Яндекс.Деньги, QIWI Кошелек, бонусными картами или другим удобным Вам способом.
Приобретайте полный текст книги у нашего партнера: