По всем вопросам обращайтесь на: info@litportal.ru
(©) 2003-2024.
✖
Язвенная болезнь
Настройки чтения
Размер шрифта
Высота строк
Поля
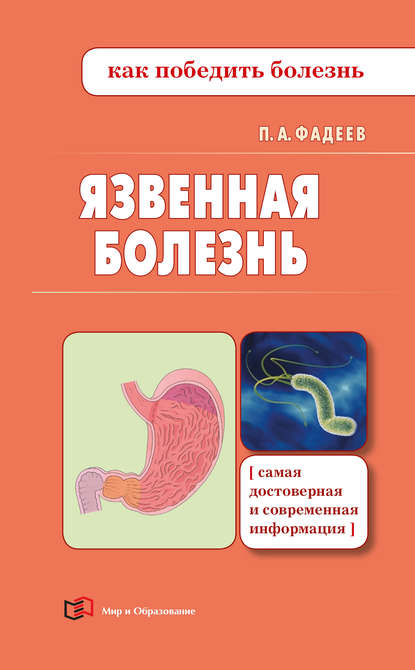
Бактерия, с которой связывают возникновение язвенной болезни, называется Helicobacter pylori (произносится как «г(х)еликобактер пилори»), что в переводе с латинского языка означает «спиралевидная бактерия, обитающая в привратнике желудка» (рис. 6). Она была открыта сравнительно недавно – в 1983 г. – австралийскими учеными Барри Маршаллом и Робином Уорреном[14 - Marshall B. J., Warren J. R. Unidentified curved bacilli in the stomach of patients with gastritis and peptic ulceration // Lancet, 1984. Vol. 7. P. 1311 – 1315.Warren J. R., Marshall B. J. Unidentified curved bacilli on gastric epithelium in active chronic gastritis // Lancet, 1983. Р. 1273 – 1275.]. Это микроорганизм шириной 0,5 мкм, длиной от 2 до 6,5 мкм и толщиной 0,5 – 1,0 мкм[15 - Микрометр (мкм) – единица длины, равная 10
метра. Ранее также использовалось название микрон (мк).], по форме напоминает спираль, на одном конце которой находится несколько отростков-жгутиков.
Рис. 6. Вид бактерии геликобактер пилори под микроскопом:
1 – спиралевидное тело бактерии; 2 – жгутики бактерии
Такая форма и наличие жгутиков позволяют бактерии активно передвигаться в желудочной слизи к стенке желудка, что способствует ее выживанию.
Источником заражения является болеющий человек или бактерионоситель[16 - Dominici P., Bellentani S., Di Biase A. R. et al. Familial clustering of Helicobacter pylori infection: population based study // BMJ, 1999. 319: 537 – 541.]. Заражение может происходить, например, при поцелуе, через грязные руки, посуду, зараженную воду, пищу, предметы личной гигиены. Бактерия может передаваться через плохо простерилизованные медицинские инструменты, применяемые для исследования желудка (эндоскопы, зонды).
Бактерии могут присутствовать в зубном налете[17 - Григорьев П. Я., Яковенко Э. П. Helicobacter pylori: гастрит, дуоденит (гастродуоденит), язвенная болезнь и другие геликобактер-ассоциированные заболевания. По материалам 12-го Международного форума по изучению гастродуоденальной патологии и Helicobacter pylori. 2 – 4 сентября 1999 г. Хельсинки // Рос. гастроэнтерол. журн., 1999. 4: 38 – 42.], в слюне, они способны сохраняться некоторое время в различных средах – испражнениях, рвотных массах, в холодной морской и речной воде. Полагают, что инфекция может передаваться от матери к плоду, и даже при кашле или разговоре[18 - Hildebrand P., Meyer-Wyss B. M., Mossi S., Beglinger C. Risk among gastroenterologists of acquiring Helicobacter pylori infection: case-control study // BMJ, 2000. 321: 149.].
Заражению способствует низкий социальный уровень, несоблюдение правил личной гигиены или невозможность их соблюдать.
Риск заболеть или быть инфицированным выше в семьях, где уже имеется инфекция[19 - Dominici P., Bellentani S., Di Biase A. R. et al. Familial clustering of Helicobacter pylori infection: population based study // BMJ, 1999. 319: 537 – 541.], а также в местах совместного проживания (общежития, специнтернаты, психиатрические стационары, детские дома и др.). В группу риска входят и медработники, особенно те, кто работает в клиниках гастроэнтерологического профиля.
Препятствуют заражению и распространению инфекции: соблюдение правил личной гигиены, благополучное социально-экономическое положение, низкая бытовая скученность.
Через 6 – 8 дней после заражения могут отмечаться в разной степени выраженности признаки воспалительного процесса желудка и двенадцатиперстной кишки: болевой синдром, тошнота, рвота, отрыжка. К сожалению, ни один из этих признаков не является характерным только для этой инфекции. Затем эти признаки стихают и эпизод инфицирования (не возникновения язвы!) проходит, как правило, незамеченным.
Легкость заражения и стертая нехарактерная клиническая картина заболевания, а чаще всего ее полное отсутствие, обусловливает большую распространенность инфекции. Полагают, что в мире этой бактерией инфицировано до 50% населения. Распространение инфекции по странам и регионам различно. Так, например, в странах Европы бактерия геликобактер пилори обнаруживается у 30 – 70% населения[20 - Справочник практического врача по гастроэнтерологии / Под ред. В. Т. Ивашкина, С. И. Рапопорта. М., Советский спорт, 1999. 432 c.], в США – у 30% населения, в соседней к ней Мексике – у 40%, а в Южной Америке и Африке – у 80 – 90%, меньше всего болеющих в Австралии – 20% населения[21 - http://www.plivazdravlje.hr/?id=9036§ion=stanja§ion_menu=musko&show=1]. В России инфицировано не менее 70 – 80%[22 - Григорьев П. Я., Яковенко Э. П. Helicobacter pylory: гастрит, дуоденит (гастродуоденит), язвенная болезнь и другие геликобактер-ассоциированные заболевания. По материалам 12-го Международного форума по изучению гастродуоденальной патологии и Helicobacter pylory. 2 – 4 сентября 1999 г. Хельсинки // Рос. Гастроэнтерол. журн., 1999. 4: 38 – 42.], а по некоторым данным – 92% населения[23 - Курилович С. А., Решетников О. В., Шлыкова Л. Г. Некоторые итоги и перспективы изучения Helicobacter pylory-инфекции в Западной Сибири // Педиатрия, 2002. 2 (Прилож.): 65 – 71.].
Хотя распространенность бактерионосительства в мире велика, болезнь развивается в 10 – 15% случаев инфицирования[24 - NIH Consensus Conference. Helicobacter pylori in peptic ulcer disease. NIH Consensus Development Panel on Helicobacter pylori in Peptic Ulcer Disease // JAMA, 1994. 272: 65 – 69.]. Считается, что для развития заболевания необходимо не только наличие бактерии в организме, но и различные неблагоприятные воздействия, которые ослабляют факторы защиты и усиливают факторы агрессии[25 - См. раздел «Факторы, повышающие риск развития язвенной болезни».]. В остальных случаях бактерия может существовать, не вызывая никаких повреждений и не отторгаясь организмом[26 - Katicic M. Is the only good Helicobacter a dead Helicobacter? // Med. Arh., 2002. Vol. 56 (Suppl. 1). P. 17 – 20.].
Благодаря открытию бактерии геликобактер пилори[27 - Об истории открытия см. раздел «История изучения язвенной болезни».] и изучению ее роли в развитии заболевания был достигнут существенный прогресс в лечении язвенной болезни. После специфического лечения частота рецидивов у пациентов с язвами двенадцатиперстной кишки уменьшается с 67 до 6% и с 59 до 4% у больных с желудочными язвами[28 - Hopkins R. J., Girardi L. S., Turney E. A. Relationship between Helicobacter pylori eradication and reduced duodenal and gastric ulcer recurrence: a review // Gastroenterology, 1996. 110: 1244 – 1252.].
Однако до сих пор не ясно, почему в некоторых случаях, даже при наличии бактерии геликобактер пилори и факторов риска, заболевание может не развиться, и, наоборот, при отсутствии факторов риска оно развивается. Пока не удается объяснить, чем обусловлена цикличность течения и различные ритмы рецидивирования заболевания. Можно сказать, что благодаря открытию бактерии геликобактер пилори проблема уже вышла из кромешной ночной тьмы, но до полной ясности безоблачного солнечного полдня еще далеко. Как отмечают исследователи: «В мире черного и белого бактерия геликобактер пилори – серая»[29 - Blaser M. J. In a world of black and white Helicobacter pylori is grеy // Ann. Intern. Med., 1999. Vol. 130. № 8. P. 695 – 697.].
Научные исследования последних лет показали, что бактерия геликобактер пилори в 30% случаев в драме язвенной болезни является «невинным свидетелем», а не «злоумышленником»[30 - Arakawa T., Higuchi K., Fujiwara Y. et al. Helicobacter pylory: criminal or innocent bystander? // J. Gastroenterol, 2000. Vol. 35 (Suppl. 12). P. 42 – 46.]. Более того, оказалось, что, помимо «зловредных» и «невинных» бактерий геликобактер пилори, существуют и «хорошие»[31 - Gisbert J., Pajares J. Son todos los H. pylory malos? // Rev. Enferm. Dig., 1999. Vol. 91. № 7. P. 508 – 515.].
Поэтому на смену первоначальной гипотезе: «Нет бактерии геликобактер пилори – нет и язвенной болезни» пришли две другие: «Нет бактерии геликобактер пилори – нет и геликобактер-ассоциированной язвенной болезни» и «Нет цитотоксических штаммов бактерии геликобактер пилори и патологического снижения рН соляной кислоты – нет язвы».
Согласно этим гипотезам, исследователи полагают, что, помимо наличия бактерии геликобактер пилори и факторов риска, необходимо присутствие у бактерии генов цитотоксичности, что позволяет объяснить, почему инфицирование бактерией геликобактер пилори в различных случаях проявляется неодинаковой клинической картиной[32 - Gunn M. C., Stephens J. C., Stewart J. D., Rathbone B. J. Detection and typing of the virulence determinants cagA and vacA of Helicobacter pylory directly from biopsy DNA: are in vitro strains representative of in vivo strains? // Eur J Gastroenterol Hepatol, 1998. 10: 683 – 687.].
Как же развивается язвенное поражение в результате инфицирования бактерией геликобактер пилори?
После того как бактерия попадет в желудок, она, в отличие от других бактерий, не погибает под воздействием желудочного сока, а начинает бороться за существование. Выжить в желудке ей удается вовсе не потому, что она устойчива к действию соляной кислоты, как раз оптимальной для существования бактерии является рН 4,0 – 6,0, а благодаря тому, что она синтезирует для этого различные вещества. Так, например, она выделяет такой фермент, как уреаза[33 - Dunn B. E., Vakil N. B., Schneider B. G. et al. Localization of Helicobacter pylory urease and heat shock protein homolog in human gastric biopsies // Infect Immun, 1997. 65: 1181 – 1188.], который разлагает мочевину, находящуюся в желудочном содержимом, на углекислый газ и аммиак[34 - Berger A. Scientists discover how helicobacter survives gastric acid // Br Med J, 2000. 320: 268.]. Они образуют вокруг бактерии оболочку с оптимальным рН, и бактерия может существовать[35 - Bell G. D. Clinical practice – breath tests // Br Med Bull, 1998. 54: 187 – 193.]. Благодаря жгутикам (см. рис. 6) бактерия движется к клеткам желудка сквозь слой слизи подальше от кислоты. Там она прикрепляется к клеткам и заселяет собой значительные пространства. Продукты, выделяемые бактерией геликобактер пилори в результате жизнедеятельности, значительно ослабляют факторы защиты, а факторы агрессии усиливаются. Слой слизистой разрушается и желудочный сок устремляется к клеткам. Возникает воспаление желудка – гастрит.
На повышение рН, хоть и локальное, желудок реагирует тотальным снижением рН и усилением своей двигательной активности. Вследствие этого кислое содержимое и бактерии забрасываются в двенадцатиперстную кишку. Чтобы защититься от агрессивной среды в кишке, эпителий начинает перерождаться и становится таким же, как в желудке. Бактерии заселяют двенадцатиперстную кишку, что в конечном счете приводит к разрушению защитного слоя и ее воспалению – дуодениту. В местах, наименее защищенных слизью, где поврежденные клетки хуже всего восстанавливаются и плохо кровоснабжаются, образуется язва.
Язвенная болезнь, возникающая вследствие приема медикаментов
Язвенное поражение желудка или двенадцатиперстной кишки может возникнуть и вследствие приема различных медикаментов, главным образом после употребления лекарственных препаратов, относящихся к группе нестероидных противовоспалительных средств. Это вторая[36 - Kurata J. H., Nogawa A. N. Meta-analysis of risk factors for peptic ulcer. Nonsteroidal anti-inflammatory drugs, Helicobacter pylory, and smoking // J Clin Gastroenterol, 1997. 24: 2 – 17.] по частоте причина развития язвенного поражения. Тяжелые осложнения (перфорация, кровотечение) при этом развиваются не часто, однако многое зависит от величины принимаемой дозы препарата и состояния здоровья пациента.
Как уже отмечалось, нестероидные противовоспалительные средства вызывают 20 – 25% желудочных и 3 – 5% язв двенадцатиперстной кишки.
Вероятность возникновения язвенного поражения среди пациентов, длительно принимающих нестероидные противовоспалительные средства, составляет 20 – 25%, а вероятность эрозивного поражения – более чем 50%.
Что такое нестероидные противовоспалительные средства
Нестероидные противовоспалительные средства – это группа препаратов, к которым относятся лекарственные средства, обладающие противовоспалительным действием. Использование в названии термина «нестероидные» подчеркивает их отличие от других противовоспалительных средств – стероидов (глюкокортикоидов)[37 - О стероидах см. в словаре.].
Для того чтобы понять, почему эти препараты способны вызывать язвенную болезнь, необходимо рассмотреть механизм их действия.
В 1935 г. шведским физиологом Ульфом фон Ойлером в семенной жидкости были открыты биологически активные вещества, которые назвали простагландинами – от латинского названия предстательной железы glandula prostatica.
В 1971 г. английский исследователь Дж. Вейн выяснил, что нестероидные противовоспалительные средства осуществляют свое противовоспалительное действие, блокируя синтез биологически активных веществ – простагландинов. О важности этого открытия говорит то, что оно было отмечено в 1982 г. Нобелевской премией по физиологии и медицине. Помимо участия в воспалительных процессах, простагландины выполняют в организме множество важных функций, в частности обеспечивают регуляцию различных защитных механизмов стенок желудка и обеспечивают адекватный местный кровоток.
Синтез простагландинов регулируется различными ферментами: тот, что защищает желудок, называется ферментом циклооксигеназа-1, а тот, который участвует в воспалении, – ферментом циклооксигеназа-2. Нестероидные противовоспалительные средства оказывают свое противовоспалительное действие, влияя на синтез простагландинов путем торможения (ингибирования) синтеза обеих разновидностей фермента циклооксигеназы. Таким образом, с одной стороны, помогая организму справиться с воспалением, нестероидные противовоспалительные средства, с другой стороны, нарушают баланс между факторами защиты и агрессии, провоцируя возникновение язвенного поражения.
Чтобы избежать этих отрицательных эффектов, были созданы новые нестероидные противовоспалительные средства, которые блокируют только фермент циклооксигеназу-2. В настоящее время существуют два класса нестероидных противовоспалительных средств – старые, или традиционные (неселективные), и новые. К традиционным относится подавляющее большинство известных препаратов: ибупрофен, диклофенак, индометацин, бутадион, кетопрофен, аспирин (ацетилсалициловая кислота). К новым относятся селективные нестероидные противовоспалительные средства, которые избирательно блокируют фермент циклооксигеназу-2: рофекоксиб, целекоксиб, мелоксикам, нимесулид и др.
Механизм и условия возникновения язвенной болезни на фоне приема нестероидных противовоспалительных средств
В настоящее время полагают, что механизм повреждения нестероидными противовоспалительными средствами слизистой оболочки желудка и (или) двенадцатиперстной кишки следующий:
1) прямое повреждающее действие – местная реакция желудка на лекарственное средство как на химическое вещество. В большинстве случаев возникают эрозии, которые в течение нескольких недель заживают самостоятельно даже при продолжении приема нестероидных противовоспалительных средства. В редких случаях язва может возникнуть и в первую неделю приема;
2) нарушение синтеза простагландинов, участвующих в защите слизистой оболочки желудка.
Язвенная болезнь при приеме нестероидных противовоспалительных средств чаще всего возникает на фоне их длительного употребления, а также при сочетании различных неблагоприятных факторов, таких как: пожилой возраст, ранее перенесенная язвенная болезнь, имевшее место в прошлом желудочно-кишечное кровотечение, наличие бактерии геликобактер пилори, тяжелые сопутствующие заболевания, проявления каких-либо осложнений при предыдущем приеме нестероидных противовоспалительных средств, а также одновременный прием стероидов или антикоагулянтов.
Связь бактерии геликобактер пилори и нестероидных противовоспалительных средств
В современной научной литературе подчеркивается, что нестероидные противовоспалительные средства и бактерия геликобактер пилори являются независимыми факторами язвообразования[38 - Malfertheiner Р., Megraud F., O’Morain C. et al. Current concepts In the management of Helicobacter pylori infection – the Maastricht 2-2000 consensus report // Aliment Pharmacol Ther, 2002. 16: 167 – 180.]. Если прием нестероидных противовоспалительных средств проводится на фоне язвенной болезни, связанной с бактерией геликобактер пилори, то это ухудшает течение болезни, что проявляется не только в замедлении заживления язвы, но и способствует возникновению осложнений (например, кровотечений), а также увеличивает вероятность рецидива заболевания. Особенно опасен сочетанный прием ацетилсалициловой кислоты одновременно с алкоголем.
Положительным моментом является тот факт, что нестероидные противовоспалительные средства не способствуют размножению бактерии геликобактер пилори в желудке.
Другие медикаменты, способные вызвать язвенную болезнь
К лекарственным средствам, которые значительно реже, но все-таки могут вызывать язвенное поражение желудка и двенадцатиперстной кишки, также относятся: стероиды (кортикостероиоды), препараты, применяющиеся в онкологии (цитостатики, бисфосфонаты, фтороурацил), хлорид калия, резерпин[39 - Это вещество входит в состав некоторых лекарственных средств, которые применяются в кардиологии, неврологии, психиатрии.].
Язвенная болезнь, возникающая вследствие различных заболеваний и состояний
Язвенное поражение слизистой оболочки желудка или двенадцатиперстной кишки также может возникнуть как осложнение различных хронических заболеваний, в результате которых нарушается баланс между факторами агрессии и защиты. К таким заболеваниям относятся[40 - Modlin I. M., Sachs G. Acid related disease. Biology and treatment. Schnetztor-Verlag GmbH Konstanz, 1998.]: гиперпаратиреоз, туберкулез, болезнь Крона, хроническая почечная недостаточность, саркоидоз, рак легких, рак желудка, цирроз печени, хронический гепатит, заболевания поджелудочной железы (например, синдром Золлингера – Эллисона), хронические обструктивные заболевания легких, целиакия, инфекция, вызванная вирусом иммунодефицита человека, сахарный диабет, сифилис и др.
Баланс между факторами агрессии и защиты может нарушаться также в результате острых заболеваний и состояний, таких как: шок, ожоги (такие язвы называются по имени автора, их описавшего, – язвы Курлинга), обморожения, сепсис, острая недостаточность различных органов (острая почечная недостаточность, острая печеночная недостаточность и др.), тяжелые и средней тяжести травмы, повреждения головного и спинного мозга (такие язвы называются по имени автора, их описавшего, – язвы Кушинга), психические травмы (стрессы), после хирургических операций, после пересадки органов, при искусственной вентиляции легких более 48 ч, при нарушениях свертываемости крови, возникших вследствие различных причин.
ФАКТОРЫ, ПОВЫШАЮЩИЕ РИСК РАЗВИТИЯ ЯЗВЕННОЙ БОЛЕЗНИ
Для того чтобы после заражения бактерией геликобактер пилори развилась язвенная болезнь, необходимо, как правило, также наличие одного или нескольких неблагоприятных факторов, или, как их называют, факторов риска. Их действие в конечном счете сводится к нарушению динамического равновесия между факторами агрессии и защиты.
Существуют две группы факторов риска: модифицируемые, на которые можно воздействовать, и немодифицируемые, которые нельзя изменить, но можно, зная о них, предпринять профилактические шаги, особенно при наличии других факторов риска.
К немодифицируемым факторам относятся: возраст, пол, наследственность, группа крови; к модифицируемым – все остальные, речь о которых пойдет ниже.
Немодифицируемые факторы